На протяжении сотен лет жизни миллионов людей уносили эпидемии чумы, черной оспы, тифа, холеры, испанки и даже столь безобидной для нас сейчас кори. В XX веке ученые вышли на тропу войны со смертностью от вирусов и бактерий, в частности, благодаря открытию пенициллина Александром Флемингом в 1928 году и внедрению Домарком K-тиосемикарбазона в качестве первого противовирусного препарата в 1946-м. Гуманитарные миссии в наименее развитых странах помогали местному населению справиться с теми заболеваниями, с которыми в развитых странах успешно боролся иммунитет человека, вызванный своевременной вакцинацией. Но люди все еще болеют и умирают. А пандемии, охватывающие целые страны, остаются реальностью. «Хайтек» подготовил подборку опасных заболеваний, от которых смертность остается высокой или нет до сих пор вакцин.
Разработка новых противовирусных и антибактериальных препаратов спасает ежегодно миллионы человеческих жизней, столкнувшихся с опасными заболеваниями. Но и природа отвечает симметрично — новые вирусы и бактерии вызывают сначала очаги, а потом и вспышки ранее незафиксированных болезней — будь то вирус Эбола или Нипах. Вакцины от новых вирусов только предстоит изобрести, а пока ученые даже не понимают, почему одни люди выживают после заражения той или иной инфекцией, а другие нет.
Обнаружена вирусная угроза
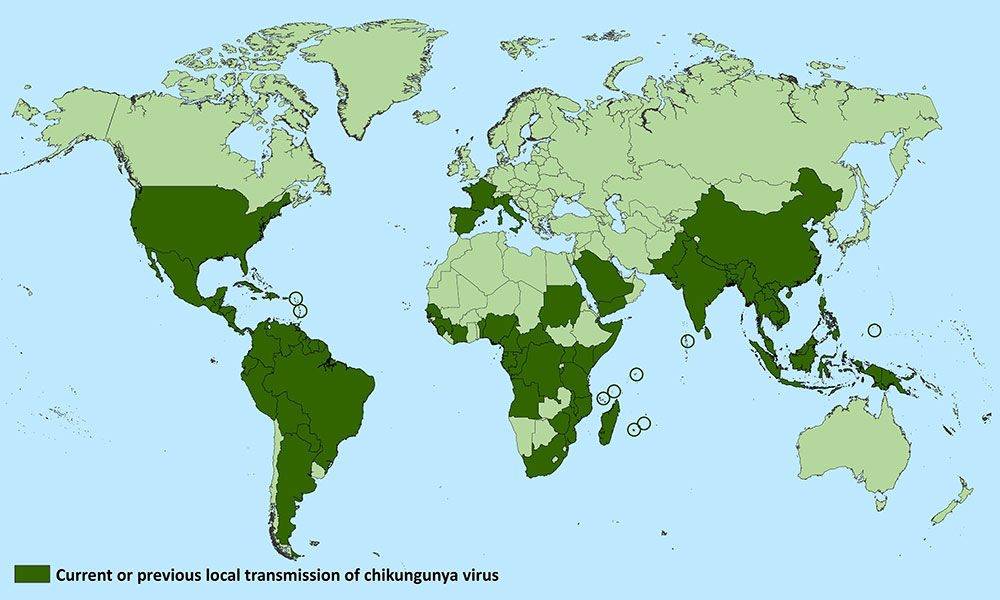
Вирус Чикунгунья попадает в кровь через укус зараженной самки комара вида Aedes. Если зараженного человека в первую неделю (в инкубационный период) укусит здоровый комар, то он также станет переносчиком заболевания и разнесет вирус на тех, чью кровь в последствии будет пить. Чикунгунья может передаваться через переливание крови, есть небольшой риск передачи вируса от матери ребенку во время родов, хотя это случается крайне редко. Вирус не передается через слюну, поцелуи, кормление грудью, еду или физический контакт. Практически все случаи заражения случаются при укусе комара.

Вирус — очень маленькая частица, способная заразить клетку и потенциально вызвать заболевание. Это неклеточный инфекционный агент, который может воспроизводиться только внутри живых клеток. Клетка, зараженная вирусом, называется «клетка-хозяин». Большинство вирусов слишком малы, чтобы их можно было увидеть с помощью обычного микроскопа, но их можно визуализировать с помощью электронного прибора.
Одной из необходимых характеристик для живого организма является способность к размножению. Однако вирус способен размножаться внутри клетки-хозяина, используя ее клеточные процессы. Практически все клетки подвержены заражению вирусами. Различные типы вирусов заражают различные клетки-хозяева. Таким образом, существуют вирусы, которые заражают растения, другие заражают бактериальные клетки (эти вирусы называют бактериофагом или фагом), и вирусы, которые заражают людей и других млекопитающих.
Наиболее распространенными симптомами инфекции являются лихорадка и боль в суставах. Они также могут включать в себя головную и мышечную боль, отек суставов или сыпь. Несмотря на то, что Чикунгунья, как правило, не смертельна, она сопровождается очень сильными болями, даже после перенесенной лихорадки, в течение последующих десятилетий. Многие заболевшие в силу осложнений после Чикунгуньи становятся нетрудоспособными — воспаление суставов принимает хроническую форму артрита или артроза.
Для детей, стариков и людей с сопутствующими заболеваниями (например, гипертензия или болезни сердца) Чикунгунья в 85% случаев фатальна. Вспышки происходят в странах Африки, Азии, Европы, Индийского и Тихого океанов. В конце 2013 года вирус был впервые обнаружен в Америке на островах в Карибского моря. Существует риск того, что вирус будет завезен в новые районы зараженными путешественниками. Для Чикунгуньи все еще не существует вакцины.
Комары того же вида, Aedes, переносят и вирус Зика. Вирус вызывает врожденные дефекты у детей, матери которых были инфицированы во время беременности. Одно из таких врожденных заболеваний — микроцефалия. Ученые нашли связь вируса Зика с синдромом Гийена-Барре, состоянием, при котором иммунная система атакует нервы. В основном вирус Зика распространяется через укусы комаров, хотя сообщалось о некоторых случаях передачи этой инфекции половым путем. Некоторые исследования также показали, что вирус может быть обнаружен в крови, сперме, моче и слюне инфицированных людей.
Синдром Гийена — Барре — редкое аутоиммунное заболевание, при котором иммунная система атакует нервную систему. Точная причина возникновения синдрома Гийена — Барре неизвестна. Но ему часто предшествует инфекция, причем даже безобидные ОРВИ или желудочный грипп. Синдром нередко начинается с покалывания и слабости в нижних конечностях, постепенно распространяющихся на верхнюю часть тела и руки. По мере прогрессирования синдрома Гийена — Барре мышечная слабость может перерасти в паралич.
Не существует вакцины или лекарства от синдрома Гийена — Барре, комплексное медикаментозное лечение может лишь ослабить симптомы и сократить продолжительность болезни.

Вирус Зика вызывает лихорадку, сыпь, боль в суставах и покраснение в белках глаз (конъюнктивит). Но для большинства людей инфицирование вирусом Зика проходит бесследно. Если только не заражается беременная женщина или беременность не наступает в инкубационный период. По состоянию на июль 2018 года, Центр контроля заболеваний подтвердил наличие инфекции Зика у 2 474 беременных женщин в США и более 4 900 беременных женщин на территории США. 116 американских детей родились с врожденными дефектами, связанными с инфицированием матери, причиной девяти случаев самопроизвольного выкидыша также стал вирус Зика. Вакцины против вируса пока не существует.
Лихорадка Ласса — фатальная вирусная инфекция, распространенная в основном в Западной Африке, но отмеченная и в других странах континента, и даже в таких развитых странах, как США и Великобритания. Носитель вируса — натальская многососковая крыса, которая живет практически во всех домах Африки. По данным эпидемиологов, у двух из десяти заразившихся заболевание протекает в потенциально фатальной форме, с некротическими изменениями в клетках печени, почек и миокарда и нарушением функций тромбоцитов, включая проницаемость сосудистой стенки. У таких пациентов смертность составляет до 45%. Симптомы лихорадки Ласса начинаются с постепенно прогрессирующей лихорадки, слабости и иных незначительных на первый взгляд недомоганий. В течение последующих четырех-пяти дней симптомы прогрессируют до ангины, кашля, сильных болей в груди и рвоты. Иногда у пациентов появляются шум в ушах, кровотечение из носа и десен, сыпь, кашель и головокружение. У 20% заболевших диагностируют нейросенсорную тугоухость.

Эбола и Марбургский вирус являются родственными вирусами, вызывающими геморрагическую лихорадку, которая сопровождается сильным кровотечением (кровоизлиянием), полиорганной недостаточностью и, во многих случаях, смертью. Оба вируса пришли из Африки, где подобные спорадические вспышки ежегодно регистрируются и по сей день.
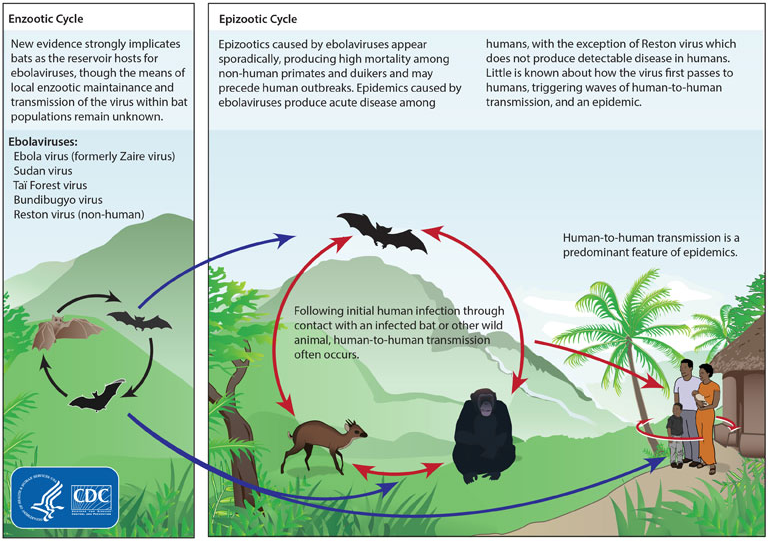
Люди могут заразиться этими вирусами от животных-носителей. После передачи вирусы могут передаваться от человека к человеку при контакте с биологическими жидкостями или загрязненными иглами. Признаки и симптомы обычно начинаются внезапно в течение пяти-десяти дней после заражения вирусом. Заболевшие отмечают слабость и сильные головные боли, далее начинаются боли в суставах, озноб и лихорадка. Больные, как правило, сильно теряют в весе, нередко открывается кровотечение из глаз, ушей или прямой кишки, внутренние кровотечения. Одна из причин, по которой эти вирусы настолько смертоносны, заключается в том, что их механизм воздействия направлен именно на поражение в первую очередь иммунной системы. Вирус Эбола лишает клетку естественной защиты, нейтрализуя действие вещества, которое клетка выделяет в ответ на вторжение вируса — интерферона. Именно интерферон подает сигнал клетке активировать белок STAT1, который отвечает за работу генов противовирусной защиты. Белок оболочки вируса Эбола занимает место белка STAT1, тем самым оставляя его «не у дел» и обманывая клетки-киллеры, и с успехом проходит клеточную мембрану.
Для людей, которые выживают, восстановление идет крайне медленно. Для восстановления веса и сил могут потребоваться месяцы, а вирус останется в организме еще на несколько недель.
Ни один препарат пока не был сертифицирован для лечения такого рода вирусов. Люди с подтвержденными вирусными диагнозами получают лишь поддерживающую помощь и лечение от осложнений, то есть, по сути, врачи никак не могут помочь больным. Ученые только пытаются разработать вакцины от этих смертельных вирусов. Более того, они до сих пор не понимают, почему некоторые люди выздоравливают от вирусов Эбола и Марбург, а другие нет.
Таинственный Нипах
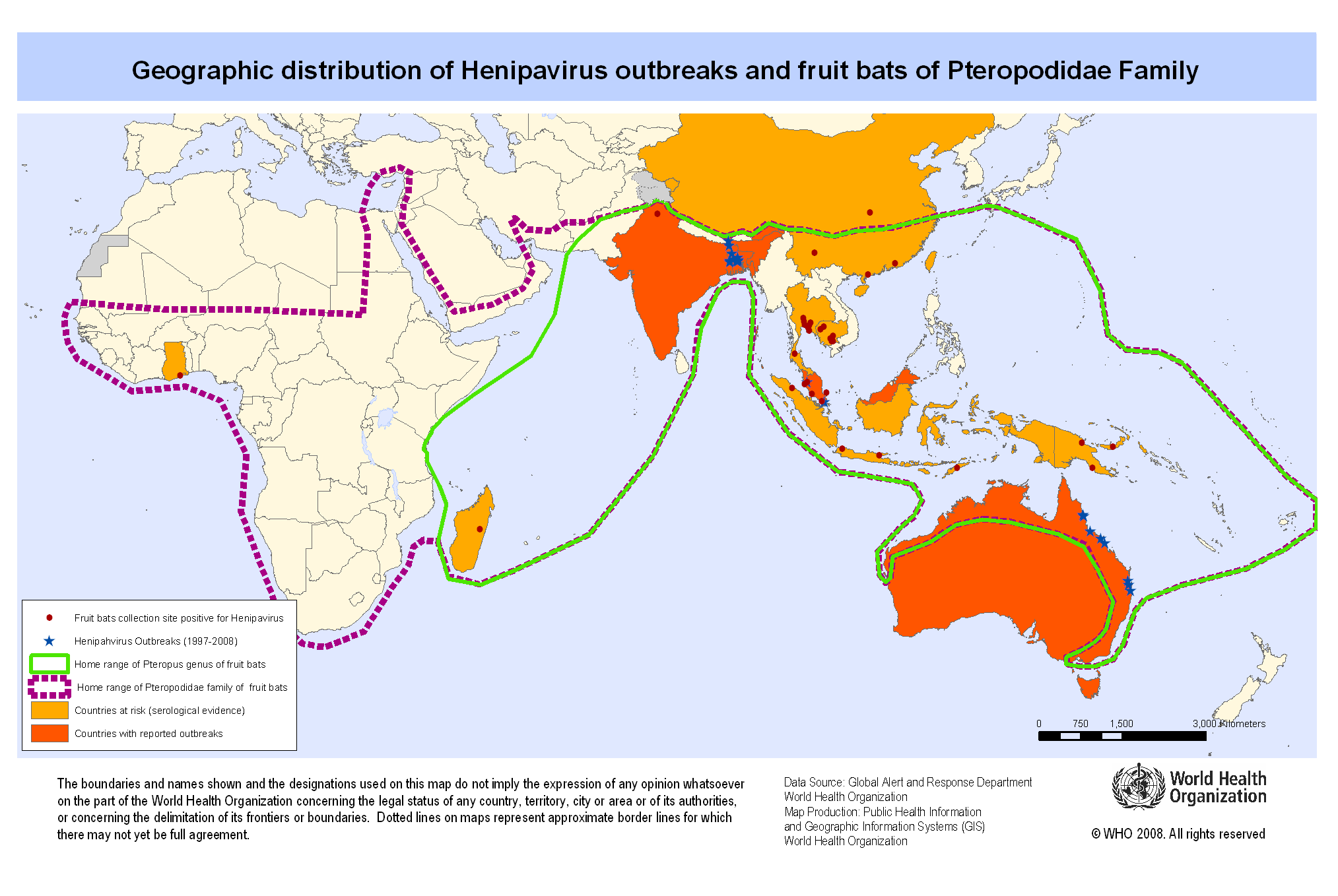
Вирус Нипах относится к парамиксовирусам. Он также связан с вирусом Хендра, но отличается от него локацией своего возникновения и источником непосредственного заражения людей. Естественным переносчиком вируса Нипах являются летучие мыши, особенно фруктовые летучие мыши рода Pteropus. Вирусные инфекции Нипах у людей впервые были зарегистрированы в 1998 году после выявления вируса во время вспышки острого энцефалита в Нипахе, Малайзия. Аналогичные случаи также наблюдались в Сингапуре.
Семейство Paramyxoviridae состоит из трех родов:
- Paramyxovirus, который включает вирусы парагриппа и вирус эпидемического паротита.
- Пневмовирус — респираторно-синцитиальный вирус.
- Morbillivirus — вирус кори.
Вирус Хендра (HeV) является членом семейства Paramyxoviridae и одним из двух видов вируса в роду Henipavirus (другим видом является вирусом Nipah). Впервые вирус Хендра был выделен в 1994 году из образцов, полученных во время вспышки респираторного и неврологического заболевания у лошадей и людей в Хендре, пригороде Брисбена, Австралия.
С тех пор обнаружили, что естественным носителем вируса Хендра является летучая лисица (летучие мыши рода Pteropus).
С 1994 по 2013 год в Австралии было зарегистрировано всего семь случаев заболевания.

Вспышки заражения вирусом Нипах после его обнаружения также произошли в некоторых частях северо-восточной Индии, и почти ежегодно, начиная с 2001 года, фиксируются в отдельных районах Бангладеш. Случаи хенипавирусной инфекции, к которой относится вирус Нипах, также были замечены на Филиппинах. Во время расследования причин вспышки заболевания в Малайзии и Сингапуре выяснилось, что заражение происходит из-за контакта со свиньями. В свинарниках живут летучие мыши, и свиньи зачастую вместе со своей едой поглощают и их зараженные экскременты, тогда как при эпидемии в Бангладеше и Индии это связали с употреблением сока финиковой пальмы, плоды которой являются основной пищей фруктовых летучих мышей-крыланов, и дальнейшей передачей от человека к человеку.
Заражение происходит двумя путями: через слизистые или эпителий кожи. Вирионы возбудителя контактируют с дендритными клетками (клетки-уничтожители чужеродных частиц, отвечающие за выработку антигенов — «Хайтек»), проникают в них и без их разрушения мигрируют в лимфатические сосуды. В них происходит первичное размножение вируса с последующим распространением по кровеносной системе всего организма. Формируется тотальное поражение эндотелия (выстилки кровеносных и лимфатических сосудов — «Хайтек»), что приводит к мультиорганному вовлечению в патологический процесс сердца, почек, поджелудочной железы и других органов. Этот процесс сопровождается отеками, некрозом прилегающих тканей, дисфункцией в системе гемостаза (функция поддержания жидкого состояния крови и остановки внутренних кровотечений — «Хайтек»). Эндотелиальные клетки растворяются, попадают в кровеносные сосуды, и инфекция из первоначальных мест размножения вируса продолжает распространяться дальше, приводя к функциональной недостаточности жизненно важных органов. Изменения наиболее выражены в центральной нервной системе, где на фоне диффузного васкулита в коре и стволе мозга формируются очаги микроинфарктов и некроза.
Вирус Нипах был выделен из мочи летучих мышей в Малайзии, а антитела против него были обнаружены у 23 видов летучих мышей по всей Азии, а также у летучих мышей в Гане и на Мадагаскаре. Однако вспышки вирусной инфекции Нипах среди людей не были выявлены за пределами Южной и Юго-Восточной Азии. Это дает ученым надежду на то, что вирус зависим от климатических условий и распространить его по всему миру не представляется возможным.
Из всех тяжелых эпидемических болезней, которыми когда-либо страдали люди, черная оспа — единственная, которая полностью уничтожена с лица Земли. Несколько известных оставшихся образцов находятся под строгой охраной в исследовательских лабораториях в России и США. Кампания по искоренению оспы завершилась в 1980 году и является одним из величайших достижений общественного здравоохранения во всем мире. Болезнь возникла более 3 тыс. лет назад в Африке или Китае.
В естественной форме оспа передавалась от человека к человеку по воздуху через крошечные капельки слюны. Заболевание начиналось с высокой температуры и болей во всем теле. Инфицированный человек становился наиболее заразным, когда появлялась сыпь. Но отличительной чертой оспы были набухшие на коже гнойники, которые оставляли отчетливые шрамы на тех, кому повезло достаточно, чтобы выжить. Многие жертвы теряли зрение. 30% случаев заражения черной оспой приводили к смерти. В терминальной стадии повреждения кожи распространялись на все отверстия тела, включая рот и глаза.
Террористические атаки в XXI веке вызвали обеспокоенность тем, что некоторые исследовательские запасы вируса оспы могли быть проданы странам или группам, которые могут использовать его в качестве биологического оружия. В оптимальных условиях хрупкий вирус оспы может жить еще 24 часа после распыления в форме аэрозоля. Следы распылений исчезнут к тому времени, когда симптомы заболевания через 10–12 дней появятся у зараженных.
Бактерии, которые не собираются сдаваться
Холера вызывается бактерией Vibrio cholerae, которая распространяется через воду, в первую очередь, загрязненную канализационными отходами. Также заражение возможно через продукты, не прошедшие термическую обработку, и мух, переносчиков вибрионов холеры. На протяжении веков опасные штаммы бактерий, по-видимому, волнообразно распространялись из Азии. Последняя, называемая седьмой пандемией, началась в 1961 году и продолжается по сей день.
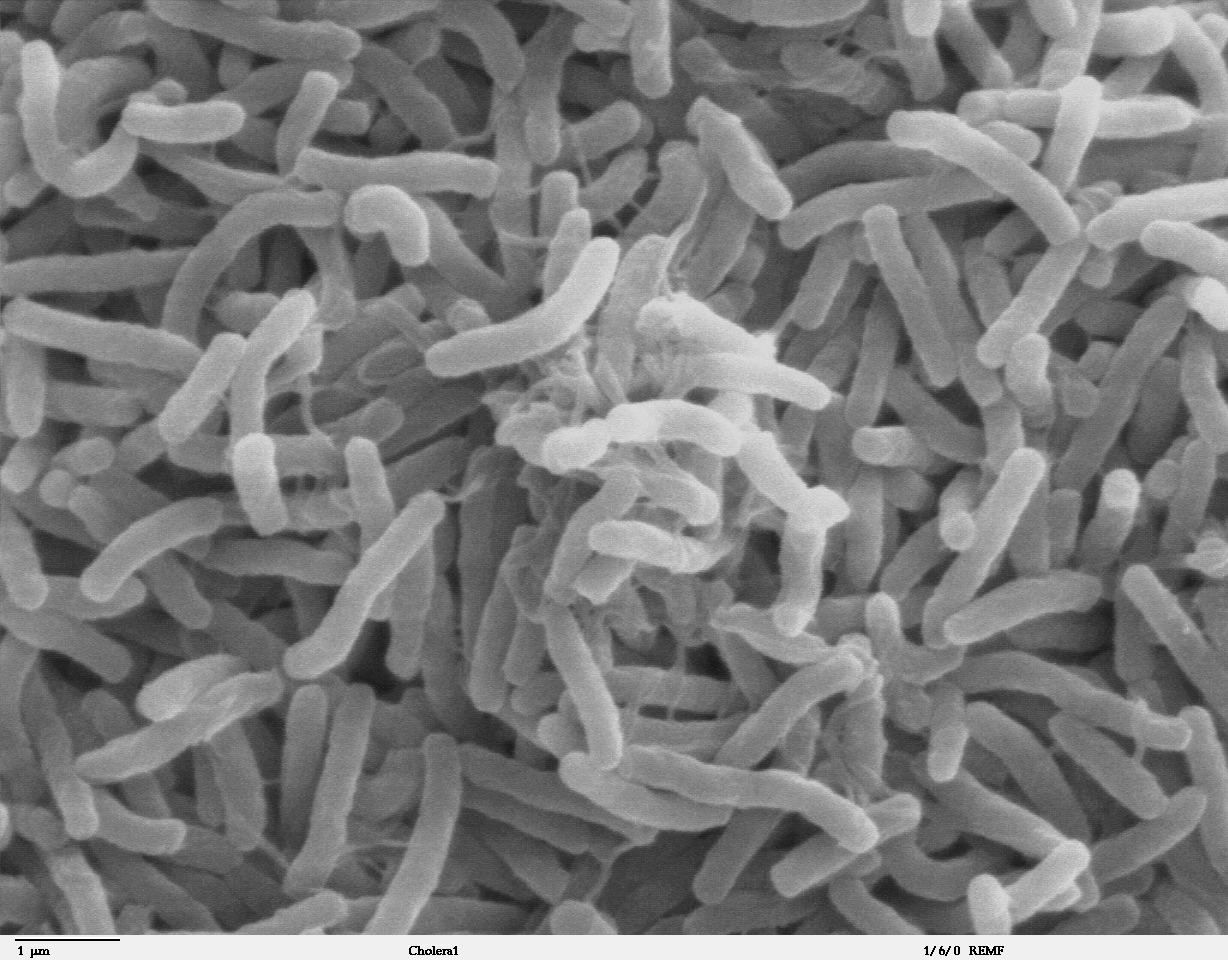
В год по всему миру регистрируется около 3 млн заболевших холерой. Современная холера все же отличается от шести предыдущих волн пандемий — она вызвана вибрионом Эль Тор, другого биотипа из той же серогруппы, что и классический вибрион холеры. Эль Тор содержит несколько дополнительных копий бактериофага CTX f с генами токсинов ctxAB, zot и ace, что приводит к увеличению концентрации токсина. Кроме того, в отличие от классического биотипа, Эль Тор генерирует новые штаммы токсина посредством конверсии CTX f- фага. Эти штаммы вызывают иные, более мягкие клинические симптомы, у многих пациентов наблюдается бессимптомная холера, не сопровождающаяся обезвоживанием.
Холерный токсин — белковый токсин (яд), вырабатываемый холерным вибрионом. Когда токсин холеры попадает в ЖКТ, он активно взаимодействует с кишечными клетками, энтероцитами, вызывая захват клетками самого вибриона. Это приводит к резкому оттоку ионов и воды из инфицированных энтероцитов. Человек начинает страдать от тяжелой диареи, обезвоживания. Возможен летальный исход из-за дегидратации.
От холеры существуют вакцины, но ни одна из них не дает гарантированной пожизненной защиты. Инъекция WC/rBS, состоящая из целых убитых клеток бактерии, защищает от заражения на 85–90% и действует всего шесть месяцев, через три года оставляя лишь 50-процентный шанс на устойчивость к холере. Вакцинация CVD 103-HgR с живыми штаммами первоначально дает довольно высокую степень защиты — до 95%, но уже через три месяца резистентность падает до 67%. Каждый год от холеры умирают от 21 тыс. до 135 тыс. человек.

Менингит — общее название воспаления оболочек спинного и головного мозга. Менингит может быть бактериальным или вирусным, хотя существуют также грибковые формы заболевания. Вирусный менингит является наиболее распространенной формой, а бактериальный — наиболее серьезной.
Без лечения бактериальный менингит может вызвать паралич, инсульт, судороги, сепсис и даже смерть, при отсутствии адекватной антибиотикотерапии менингококковый менингит в 95% случаев заканчивается смертью. Бактериальный менингит вызывается несколькими различными типами бактерий, которые довольно распространены в окружающей среде и даже в человеческих организмах — стрептококки, листерия, кишечная палочка и другие. Симптомы бактериального менингита — высокая температура, сильная головная боль, ригидность затылочных мышц, чувствительность к свету, сонливость и спутанность сознания. Также могут возникнуть сыпь, тошнота, рвота и боль в горле. При тяжелой менингококковой инфекции в сосудах кожи могут развиться воспаление и тромбоз.
В беднейших странах менингит зачастую летален, потому что больным не успевают оказать помощь. Некоторые виды бактериального менингита можно предотвратить с помощью иммунизации. Существуют вакцины, защищающие от пневмококка, менингококка и Hib, которые вызывают менингит. Прививки являются ключом к профилактике менингита. Но главная проблема в том, что возбудителей менингита сотни, и предотвратить их все с помощью вакцин не представляется возможным.
Пневмококк — вид бактерий из рода стрептококков. Существует по крайней мере 91 капсульный тип пневмококков, но большинство (более 90%) инвазивных заболеваний вызывается 23 сероварами.
Пневмококки являются одним из основных возбудителей менингита, среднего отита, синусита, внебольничной пневмонии у детей и взрослых. В более редких случаях пневмококк может вызывать инфекции другой локализации — эндокардит, септический артрит, первичный перитонит, флегмоны и другие.
Менингококк — вид бактерий из рода Neisseria. Вызывают менингококковую инфекцию, которая может протекать с поражением слизистой оболочки носоглотки — назофарингит, оболочек головного мозга — менингит, септицемией. Широко распространено бактерионосительство.
Природный резервуар менингококка — носоглотка человека. Путь передачи — воздушно-капельный.
Менингококковая инфекция — острое инфекционное заболевание человека, которое передается воздушно-капельным путем. При нем происходит локальное поражение слизистой оболочки носоглотки с последующим переходом в менингококковую септицемию — менингококцемию, и воспаление мягких мозговых оболочек — менингококковый менингит.
Гемофильная палочка типа b (Hib) — бактерия, отвечающая за тяжелую пневмонию, менингит и другие инвазивные болезни практически исключительно у детей до пяти лет. Она передается через дыхательные пути от инфицированного человека к восприимчивому человеку. Hib также потенциально вызывает тяжелые инфекционно-воспалительные заболевания лица, рта, крови, надгортанного хряща, суставов, сердца, костей, брюшины и трахеи.
В настоящий момент в развитых странах мира распространены всего две вакцины. Менингококковая конъюгированная вакцина защищает от четырех типов менингококковых бактерий — A, C, W и Y. Рекомендуется для первичной вакцинации детей всех возрастов.
Вакцина против менингококка B (MenB) защищает от пятого типа менингококковой бактерии. Это новая вакцина, и она еще не прошла достаточное количество этапов исследования, чтобы быть прививкой для маленьких детей, но уже успешно внедряется для детей школьного возраста и подростков (в возрасте от 16 до 23 лет), которые находятся в группе риска (живут или путешествуют в страны с ежегодными вспышками менингита, в окружении есть подтвержденный случай инфицирования менингококком B, имеют хронические иммунные нарушения).
Одной из самых загадочных эпидемий по праву можно считать волну эпидемического (летаргического) энцефалита в Европе и США в 1916–1930 годах. Хотя точное число людей, заболевших в те годы, неизвестно, по приблизительным оценкам, их было около миллиона по всему миру.
Летаргический энцефалит, как правило, делят на острую и хроническую фазу, хотя в некоторых случаях их довольно сложно наблюдать по отдельности. Во время острой фазы пациенты испытывают чрезмерную сонливость, мышечную ригидность, лихорадку, хотя могут проявляться практически любые неврологические признаки.

Хроническая фаза может длиться от нескольких месяцев до нескольких лет и чаще всего характеризуется признаками болезни Паркинсона. Летаргический хронический энцефалит также включает в себя психиатрические проявления, которые выражаются в частых сменах настроения, необъяснимой эйфории, усилении полового влечения и галлюцинаций. У 30% пациентов во время той эпидемии диагностировали психоз.
После 100 лет исследований этиология летаргического энцефалита до сих пор неизвестна. Хотя был предложен ряд теорий, существует две основные категории вероятных этиологий: экологическая (токсикологическая) и инфекционная (вирусная, бактериальная и так далее). Однако в последнее время появились доказательства, подтверждающие третью теорию: аутоиммунный характер летаргического энцефалита — иммунная система атакует клетки собственного организма.
В 1990 году вышел фильм «Пробуждение» по одноименной книге Оливера Сакса. В нем Роберт де Ниро сыграл пациента, перенесшего летаргический энцефалит.
Биологическое оружие или древняя хворь
Сибирская язва — острое заболевание, вызываемое бактерией Bacillus Anthracis. Бактерии образуют споры, которые могут пережить практически любые условия даже под землей и через много лет активироваться при вдыхании, проглатывании или контакте с пораженной кожей.
У зараженных людей сибирская язва выглядит как симптомы простуды или гриппа в течение нескольких дней, далее болезнь приводит к пневмонии и тяжелому дыхательному коллапсу, который может быть и фатальным, если споры уже поразили легочную систему. Сибирскую язву можно лечить антибиотиками на ранних стадиях с благоприятным прогнозом полного излечения. Проблема в том, что многие люди обращаются за лечением, когда уже слишком поздно. Без лечения шансы смерти от сибирской язвы возрастают до 90%. Если споры сибирской язвы поражают желудочно-кишечный тракт, вероятность смерти составляет от 25 до 75% даже при оказании должной помощи. Вакцина против сибирской язвы эффективна на 92,5%, но вакцинация недоступна широкой публике даже при реальной угрозе заражения (работа в контакте с крупным рогатым скотом).
В 2001 году, через неделю после террористического акта 11 сентября, пять писем с порошком сибирской язвы были отправлены в офисы крупнейших СМИ в Нью-Йорке. Три недели спустя еще два письма были отправлены сенаторам США. В результате нападений погибли пять человек.
Кох и его непобедимое открытие
Mycobacterium tuberculosis, или палочка Коха — бактерия, вызывающая туберкулез. Смертность чрезвычайно высока даже в наши дни: это заболевание входит в десятку ведущих причин человеческой гибели. Примерно четверть населения планеты имеет латентный туберкулез. Это значит, что заболевание может проявить себя в любой момент, стоит иммунитету лишь дать слабину.
«Хайтек» уже писал о непобежденном враге человечества — туберкулезе. Мы знаем, как диагностировать туберкулез на ранних стадиях — путем анализа на реакцию Манту, проведения квантиферонового или диаскин-теста, сдачи микроскопии мазка, ПЦР или изъятия тканей для гистологических исследований в случае подозрений на костную форму туберкулеза. Мы знаем, как его лечить и даже «загнать» в устойчивую ремиссию — принимать под бдительным надзором фтизиатра индивидуально подобранную комбинацию антибактериальных препаратов, противотуберкулезных средств, иммуномодуляторов, иммуностимуляторов, пробиотиков и витаминотерапии. Мы даже знаем, как предотвратить многие случаи туберкулеза — проводить своевременную вакцинацию (через три-пять дней после рождения), вести здоровый образ жизни и регулярно обследоваться. Но, несмотря на это, только в России туберкулез уносит около 20 тыс. жизней ежегодно.
Палочка Коха легко передается воздушно-капельным путем, и каждый человек на Земле находится в группе риска. Люди с ВИЧ и туберкулезом подвергаются гораздо большему риску умереть от туберкулеза, потому что именно эту инфекцию при таком симбиозе гораздо сложнее лечить и контролировать. Для профилактики туберкулеза врачи советуют проходить флюорографическое обследование не реже одного раза в год и, несмотря на лозунги процветающего в наши дни движения антипрививочников, прививать детей вакциной БЦЖ.
Чума XXI века
Распространение ВИЧ (вируса иммунодефицита человека) называют эпидемией XXI века. Это вирус, который атакует клетки иммунной системы, что является естественной защитой организма от болезней. Вирус разрушает лейкоциты иммунной системы, называемые T-хелперами, и копирует себя внутри этих клеток.
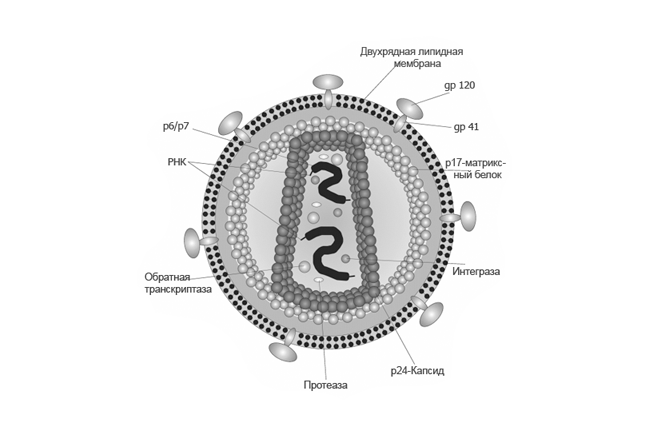
СПИД, по сути, не является конкретной болезнью, вытекающей из заражения ВИЧ. На самом деле, это совокупность множества различных сопутствующих заболеваний, которые проявляются в организме (или определенных частях тела), потому что вирус настолько ослабляет иммунную систему организма, что он больше не может бороться с атакующими вирусами, бактериями или грибками. ВИЧ не передается через пот, слюну или мочу. В концентрации, достаточной для заражения, вирус содержится в крови, сперме, влагалищном секрете и материнском молоке. То есть заражение может произойти при незащищенном половом контакте, при переливании крови или использовании одной иглы несколькими людьми для введения внутривенных препаратов, во время родов от матери ребенку и при грудном вскармливании.
Несмотря на то, что всем мире число смертей, связанных со СПИДом, снизилось с пикового уровня в 1,9 млн в 2005 году до пмиллиона в 2018 году, вирус все еще не поддается полному излечению и количество заболевших кратно не снижается. 21,7 млн из 36,9 млн ВИЧ-инфицированных людей по всему миру получают антиретровирусную терапию — поддерживающее лечение, которое помогает контролировать болезнь. Только 70% зараженных знают о своем статусе. Только в 2018 году 1,8 млн человек заразились ВИЧ. «Хайтек» подробно описал современные способы лечения и борьбы с распространением ВИЧ в большом материале «Всемирный день борьбы со СПИДом: как лечат ВИЧ, борются с эпидемией и противостоят ее распространению».
Недавние достижения в технологиях клонирования антител привели к открытию ряда высокоэффективных и специфичных к ВИЧ широко нейтрализующих моноклональных антител (bNAbs) из В-клеток ВИЧ-инфицированных людей. В свете этих обнадеживающих результатов в последние годы был проведен ряд клинических испытаний с целью изучения возможности достижения устойчивой вирусологической супрессии с использованием одного bNAb у ВИЧ-инфицированных лиц после прекращения антиретровирусного лечения. Ученым путем клинических исследований еще предстоит выяснить: может ли комбинация мощных ВИЧ-специфических bNAb, таких как 3BNC117 и 10-1074, подавлять вирус в плазме у инфицированных лиц после прекращения АРТ или останавливать репликации вируса у заболевших, которые не принимают АРТ.

Все вышеупомянутые заболевания встречаются и в развивающихся, и в развитых странах, регистрируются ежегодно и все еще являются причиной смерти многих людей. Это то, что может произойти с вашим соседом, коллегой, родителем или ребенком. Для того, чтобы спасти друг друга, нам нужно быть осторожными и внимательными — к питанию, гигиене и, конечно же, профилактике заболеваний, будь то своевременное обращение к врачу, ежегодные осмотры или вакцинация. Научные исследования продолжаются и в отношении все еще непобежденных заболеваний. Это война, которую нельзя проиграть, ведь по другую сторону от баррикад — люди.

